Le Zona : Prévention, Traitement et Protections Essentielles pour Votre Santé
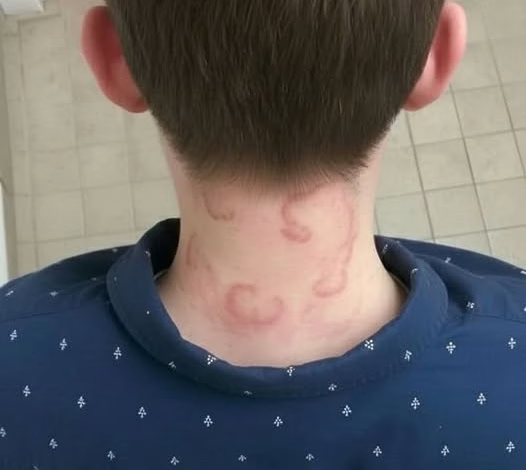
Mon fils de 8 ans a ça depuis 2 mois d'affilée, ça a empiré depuis la première fois qu'il l'a eu. Qu'est-ce que c'est ? 🧐
Symptomatologie et Présentation Clinique du Zona
Les Signes Précurseurs Avant l’Apparition de l’Éruption
Le zona débute généralement par une phase prodromique caractérisée par une sensation anormale qui précède de plusieurs jours l’apparition visible de l’éruption cutanée. Les patients rapportent classiquement une douleur, une sensation de brûlure intense, un prurit irritant ou une hyperesthésie (sensibilité exacerbée au toucher) dans une région déterminée du corps.
Ces symptômes initiaux suivent strictement le trajet d’un nerf spécifique, souvent limités à une bande délimitée du tronc ou du visage. Cette localisation nerveuse caractéristique constitue un élément diagnostic fondamental qui distingue le zona d’autres affections dermatologiques. Pendant cette phase préclinique, de nombreux patients consultent leur médecin sans que le diagnostic de zona ne soit d’emblée établi, retardant potentiellement l’instauration du traitement antiviral spécifique.
L’Éruption Caractéristique : Vésicules et Distribution
Après la phase prodromique de quelques jours, une éruption cutanée typique apparaît, constituée de petites vésicules remplies de liquide clair, regroupées en grappes. Ces lésions émergent successivement sur une peau légèrement enflammée et érythémateuse. La distribution de cette éruption demeure unilatérale et suit précisément le chemin d’un dermatome, c’est-à-dire une région cutanée innervée par un nerf spinal unique.
Les localisations les plus fréquentes concernent le thorax et le tronc, suivi par les manifestations impliquant le nerf trijumeau au niveau du visage. L’éruption vestibulaire peut durer de deux à quatre semaines avant la formation de croûtes et la cicatrisation progressive. Durant cette période, les risques de surinfection bactérienne secondaire demeurent substantiels, justifiant des mesures d’hygiène rigoureuses et une attention médicale continue.
Manifestations Systémiques Accompagnant l’Infection
Outre l’éruption locale caractéristique, le zona s’accompagne fréquemment de symptômes systémiques modérés à sévères selon la gravité de l’infection. Les patients mentionnent communément une fièvre de faible intensité, une fatigue générale prononcée, des frissons, des céphalées et parfois des troubles digestifs. Ces manifestations constitutionnelles témoignent d’une activation du système immunitaire en réponse à l’infection virale.
Chez certains patients, notamment les individus immunodéprimés, ces symptômes systémiques peuvent s’avérer plus intenses et prolongés, nécessitant une hospitalisation et un monitoring médical rapproché. L’évaluation clinique de la gravité de l’infection virale revêt une importance diagnostique majeure pour déterminer le cadre thérapeutique approprié.
Complications du Zona : Au-Delà des Symptômes Initiaux
Les Douleurs Post-Zostériennes et leurs Impacts Durables
La complication redoutée majeure du zona concerne la persistance de douleurs intensives longtemps après la guérison de l’éruption cutanée, phénomène connu sous la dénomination de douleurs post-zostériennes ou douleurs neuropathiques post-zostériennes. Cette condition affecte environ trente pour cent des patients ayant dépassé l’âge de soixante-cinq ans, et le pourcentage s’élève davantage chez les patients très âgés.
Ces douleurs se caractérisent par une sensation de brûlure persistante, des décharges électriques discontinues, une allodynie (douleur provoquée par un stimulus normalement non douloureux), ou une hyperalgésie dans la région antérieurement affectée. L’intensité et la durée de ces symptômes varient substantiellement entre les patients. Certains en souffrent pendant quelques mois supplémentaires, tandis que d’autres endureront ces douleurs invalidantes pendant des années, impactant sévèrement leur qualité de vie et leur fonctionnalité quotidienne.
Les Compliciens Ophtalmologiques et Neurologiques
Lorsque le zona affecte le nerf trijumeau et implique particulièrement sa branche ophtalmique, des complications oculaires graves peuvent émerger. Le zona ophtalmique peut entraîner une inflammation de la cornée, une diminution de l’acuité visuelle, une photophobie (sensibilité excessive à la lumière), ou dans les cas sévères, une réduction permanente de la vision ou une cécité partielle.
Les implications neurologiques du zona s’étendent également à d’autres domaines. Une infection virale sévère peut occasionner une méningite, une encéphalite, une paralysie faciale temporaire ou permanente, ou une myélite transverse. Ces complications neurologiques, bien que relativement rares, revêtent une gravité considérable nécessitant un diagnostic et un traitement neurorchirurgical spécialisé.
La Surinfection Bactérienne Secondaire
Lors du stade vésiculaire, le risque de contamination bactérienne des lésions cutanées demeure élevé, particulièrement chez les patients présentant une hygiène défaillante ou une immunodéficience prononcée. Les bactéries pathogènes, notamment Staphylococcus aureus et Streptococcus pyogenes, peuvent infecter secondairement les vésicules ouvertes, entraînant une augmentation de la suppuration, une inflammation étendue, et potentiellement une septicémie systémique.
Cette complication impose la nécessité de mesures d’hygiène scrupuleuses durant la phase aiguë de l’infection, incluant le nettoyage régulier des lésions, l’usage de pansements stériles appropriés, et l’utilisation d’antiseptiques locaux recommandés par un professionnel de santé.
Stratégies Thérapeutiques et Prise en Charge Médicale
Les Antiviraux : Fondamentaux du Traitement Efficace
L’initiation d’une thérapie antivirale dans les meilleurs délais après l’apparition des premiers symptômes du zona constitue l’élément thérapeutique capital pour minimiser la sévérité de l’infection et prévenir les complications ultérieures. Les agents antiviraux prescrits incluent principalement l’acyclovir, le valacyclovir et le famciclovir, qui inhibent la réplication virale et limitent l’extension de l’infection.
L’efficacité de ces médicaments dépend fortement du moment d’initiation du traitement. Idéalement, la thérapie antivirale devrait débuter dans les soixante-douze heures suivant l’apparition de l’éruption cutanée pour bénéficier du maximum de bénéfice thérapeutique. Cette fenêtre temporelle critique souligne l’importance d’une consultation médicale en urgence dès la reconnaissance des premiers symptômes suspects.
Gestion Symptomatique et Contrôle de la Douleur
Parallèlement à l’administration d’antiviraux, une prise en charge symptomatique adaptée demeure indispensable pour améliorer le confort du patient. Les analgésiques simples, tels que le paracétamol et l’ibuprofène, peuvent soulager la douleur modérée. Pour les douleurs plus intenses, les médecins prescrivent des analgésiques opioïdes ou des dérivés anesthésiques locaux sous forme de patch transcutanés.
Pour les patients présentant une douleur neuropathique significative durant la phase aiguë, les gabapentinoïdes ou les inhibiteurs de la recapture de la sérotonine-norépinéphrine peuvent s’avérer particulièrement efficaces. La modalité thérapeutique doit être individualisée en fonction du profil du patient et de sa réaction initiale aux différents agents pharmacologiques.
Hospitalisations et Cas Complexes
Certaines situations cliniques justifient une prise en charge hospitalière. Les patients immunodéprimés présentant un risque de dissémination virale systémique, ceux atteint de zona disséminé généralisant, les patients souffrant de complications neurologiques, ou ceux présentant des complications oculaires graves nécessitent une surveillance médicale intensive et des interventions thérapeutiques plus agressives.
Les frais d’hospitalisation associés à la gestion du zona gravissime constituent une charge significative pour les budgets de santé personnels. C’est pourquoi une couverture santé complète et une mutuelle appropriée revêtent une importance considérable pour les personnes à risque élevé.
La Vaccination Contre le Zona : Prévention Efficace et Recommandée
Le Vaccin SHINGRIX : Efficacité et Mécanisme
Le vaccin SHINGRIX représente la solution préventive majeure contre le zona, offrant une protection remarquablement supérieure aux vaccins antizonaux antérieurs. Ce vaccin inactivé recombinant contient une protéine de surface du virus varicella-zoster, associée à un adjuvant immunostimulant renforçant la réponse immunitaire de l’organisme.
Les études cliniques de grande envergure ont démontré une efficacité vaccinale dépassant quatre-vingts pour cent dans la prévention du zona, et plus de quatre-vingt-dix pour cent dans la prévention des douleurs post-zostériennes chez les patients ayant reçu le vaccin. Cette protection immunologique demeure remarquablement stable au-delà de quatre ans après la vaccination, suggérant une durabilité prolongée de l’immunité protectrice.
Calendrier de Vaccination et Population Cible
Les autorités sanitaires françaises recommandent la vaccination contre le zona pour tous les adultes à partir de l’âge de soixante-cinq ans, ainsi que pour certaines populations plus jeunes présentant des facteurs de risque documentés, notamment les individus immunodéprimés ou ceux ayant des antécédents de zona antérieur.
Le schéma vaccinal implique généralement deux injections intramusculaires espacées de deux à six mois. Cette approche à deux doses s’avère capitale pour induire une réponse immunitaire optimale et une protection durable. Le coût de la vaccination, bien que substantiel (environ deux cents euros), s’avère considérablement inférieur à celui du traitement des complications zustrales.
Remboursement et Accessibilité aux Vaccins
En France, le remboursement de la vaccination antizonale varie selon le contexte clinique et le régime d’assurance du patient. Pour les patients âgés de soixante-cinq ans et plus, le remboursement par l’Assurance Maladie a été généralisé à partir de janvier 2024. Pour les patients plus jeunes à risque élevé, le remboursement dépend du régime de mutuelle spécifique ou de la situation immunologique documentée.
Cette politique de remboursement offre une protection financière substantielle aux patients, réduisant ainsi les barrières d’accès à la vaccination préventive. Les patients sont vivement encouragés à vérifier leur couverture santé personnelle et à discuter avec leur praticien des possibilités de prise en charge vaccin.
Prévention Quotidienne et Hygiène de Vie Protectrice
Renforcement Naturel du Système Immunitaire
Au-delà de la vaccination, le maintien d’une immunité robuste passe par l’adoption d’un mode de vie sain et équilibré. Une nutrition adéquate riche en micronutriments essentiels (vitamines C, D, E, zinc, sélénium) soutient les fonctions immunologiques fondamentales. L’exercice physique régulier, pratiqué à une intensité modérée, stimule les réactions immunitaires adaptatives et innées.
Le sommeil constitue un pilier souvent négligé de la prévention du zona. Un sommeil insuffisant ou fragmenté altère la compétence immunologique de manière documentée, augmentant la vulnérabilité aux infections virales. Les adultes devraient s’efforcer d’obtenir entre sept et neuf heures de sommeil de qualité par nuit.
Gestion du Stress et Équilibre Psychosomatique
Le stress psychologique chronique exerce des effets immunosuppresseurs significatifs, favorisant potentiellement la réactivation du virus varicella-zoster. Des techniques de gestion du stress, telles que la méditation de pleine conscience, le yoga, la respiration diaphragmatique contrôlée, ou des activités créatives relaxantes, contribuent à maintenir l’équilibre physiologique et à soutenir les défenses immunitaires.
Plusieurs études prospectives ont établi une corrélation entre le stress psychologique antérieur et l’apparition ultérieure du zona. Une approche holistique de la santé, intégrant la dimension mentale et émotionnelle, s’avère par conséquent indispensable pour la prévention efficace.
Isolement et Mesures de Barrière en Cas d’Infection
Si malgré les mesures préventives le zona survient, l’isolement partiel temporaire du patient infecté constitue une mesure prudente de santé publique. Bien que moins contagieux que la varicelle, le zona demeure capable de transmettre l’infection aux individus jamais exposés au virus varicella-zoster.
Les patients souffrant de zona devraient couvrir minutieusement les lésions vésiculaires, éviter le contact direct avec les nouveau-nés, les femmes enceintes non immunisées, ou les personnes gravement immunodéprimées. Une hygiène des mains rigoureuse et le changement régulier des pansements réduisent considérablement les risques de transmission secondaire.
Conclusion : Vers une Prévention Intégrée du Zona
Le zona représente une pathologie complexe dont l’impact sur la qualité de vie et l’économie de la santé personnelle justifie une approche préventive multidimensionnelle. Les progrès thérapeutiques et préventifs réalisés au cours des dernières années offrent désormais des perspectives nouvelles pour limiter l’incidence de cette affection redoutée.
Pour les individus à risque élevé, notamment les personnes âgées et les patients immunodéprimés, la vaccination contre le zona demeure l’intervention préventive majeure, offrant une protection remarquable et durable. Parallèlement, l’adoption d’un mode de vie sain, la gestion efficace du stress, et une vigilance face aux premiers symptômes constituent des mesures complémentaires essentielles.
Une consultation régulière avec un professionnel de santé, une évaluation personnalisée du risque de zona, et une discussion approfondie sur les options préventives disponibles constituent l’approche optimale pour protéger efficacement votre santé. La reconnaissance précoce des symptômes et l’accès rapide à un traitement antiviral approprié demeurent fondamentaux pour minimiser les complications invalidantes et assurer une récupération complète.